
- Вы всегда знали, что станете врачом?
- В 1976 году после окончания средней школы я работала в больнице санитаркой. Затем — операционной сестрой. Эта работа повлияла на выбор места учебы. После окончания мединститута три года отработала в центральной районной больнице Салдуса. Затем вернулась в Ригу, закончила ординатуру Рижского медицинского института на кафедре хирургии, и стала работать здесь, в Рижской 1-й больнице.
Как-то все само собой получилось. Но, в моей семье врач не только я. Мои сестра-близнец работают терапевтами.
- За годы вашей работы вы помогли справиться с болезнью тысячам пациентов. Есть ли случаи, которые вы по сей день вспоминаете?
- Я начинала работать в той Рижской 1-й городской, которая еще принимала острых больных. Мы дежурили сутками и оперировали всех, кого привозили на скорой. В 90-е годы это были не только аппендициты или желчекаменная болезнь. Были люди колотыми и огнестрельными ранениями, криминальные авторитеты. Все те годы приходилось дежурить по ночам. Работы было много, порой до 20 операций в сутки. А некоторые операции длились по 3-часа. Это было трудно. Выходишь с работы и не помнишь себя.
- А что изменилось сейчас в вашей работе?
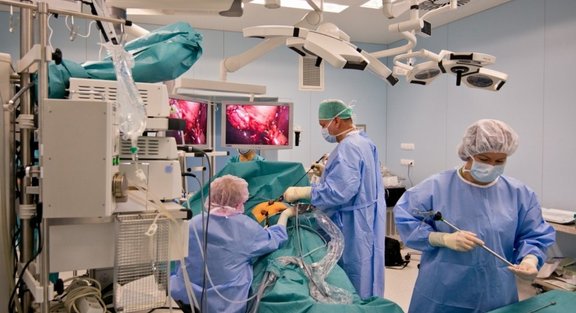
- То, что ночами дежурить не нужно. Но главное другое. Сейчас в Рижской 1-й больнице все операции плановые. Мы к ним тщательно готовимся сами и заранее подготавливаем пациента. Мы делаем операции на щитовидной железе, желчном пузыре, оперируем грыжи, вены, образования на коже и под кожей.
Теперь хирургия стала малоинвазивной. Тот же желчный пузырь можно прооперировать всего через пару несколько сантиметровых разрезов на животе. Не то, что раньше, когда делали открытые операции.
- Для пациента такие операции лучше?
- Да, безусловно. Но не всем подходят такие операции. Лапароскопические операции обычно проводят на внутренних органах через небольшие (обычно 0,5—1,5 см) отверстия. Через отверстия вставляются телескопические трубки, содержащие систему линз и присоединенные к видеокамере с цифровым изображением высокой четкости, а также имеющие источник света. При этом брюшная полость обычно "надувается" углекислым газом, чтобы создать пространство для операции. Для пожилых людей такой метод не самый лучший. Те же грыжи легче вырезать при полосных операциях. А вот желчный пузырь оперируют только лапароскопически.
Операция не сложная, длится до часа. Пациент чувствует себя хорошо в тот же день. Но поскольку манипуляции все же проводятся на животе, к тому же применяется наркоз, обычно нужно, чтобы человек провел в стационаре хотя бы 24 часа.
- Сейчас доступно много медицинской литературы, любой диагноз можно найти в интернете. Стало ли больше пациентов, которые понимают, что не нужно затягивать с визитом к хирургу, если возникла такая необходимость?
- По-разному бывает. Все зависит от тактики лечащего врача. Сейчас много таких врачей, кто считает, что камни в желчном пузыре сразу оперировать не нужно. Смотрят, как будет развиваться ситуация, возможно, камень никогда о себе не даст знать. Иногда пациенты при таком консервативном лечении все равно попадают к нам, но в уже запущенном состоянии и операция, которая должна длиться полчаса- час, длится до двух часов, могут возникнуть осложнения.
То же самое касается и аппендицита. В Швеции острый аппендицит лечат антибиотиками и оперируют только тогда, когда начинается абсцесс, то есть когда пациент в очень тяжелом состоянии, у него возможен перитонит и он потом проводит больнице один-два месяца после полосной операции. Я считаю, что для пациента лучше и легче аппендицит удалить лапароскопически, пока он не сильно воспалился. Не думаю, что правильно лечить аппендицит антибиотиками.
- А бывают, пациенты, которых буквально уговаривать на операцию приходится?
- Да, они есть. Приходится приводить множество аргументов, почему им операция нужна. Но есть и такие, которым, по медицинским показаниям, приходится временно отказывать в операции из-за их состояния здоровья. Некоторым пациентам сначала нужно подлечить основные заболевания, подготовиться к операции. Иначе возможны риски как из-за наркоза и хирургического вмешательства в организм.
- Как пациенты попадают к вам на операции?
- К нам попадают пациенты, которых к операции подготовил семейный врач. Пациенты приходят с направлением от семейного врача, с проведенными обследованиями, выписками из стационаров, результатами анализов. Перед планируемой операцией я знакомлюсь с пациентом в поликлинике, тогда же планируем запись на манипуляцию, консультацию у анестезиолога. Затем встречаюсь уже в стационаре и обговариваю детали операции.
Хирургические манипуляции проводятся в рамах государством финансируемой программы или платные. Что радует: у нас в больнице по квотам очередей нет, а оборудование — самое современное в странах Балтии.
- Пациенты возвращаются?
- После операции я всегда пациентам даю свой номер телефона, чтобы, если что, они могли мне позвонить, рассказать, как у них дела после операции, ничего ли не беспокоит. Но если честно, звонят потом крайне редко.
- То есть практически все операции успешны?
- Если плановые — конечно да! Риск есть, когда операции при острых, тяжелых ситуациях — инфаркт, инсульт, состояние после аварии, травмы, несовместимые с жизнью или что-то еще. Но в Рижской 1-й больнице сейчас мы проводим только плановые операции. Что это значит? Это означает, что пациент перед операцией тщательно обследован. Он проходит определенный фильтр. Его обследует семейный врач, он беседует с врачом, который будет оперировать, с анестезиологом, проходит определенные обследования, берутся во внимание его другие диагнозы. И, если нужно подлечить пациента перед операцией, мы ее откладываем. Например, если у человека кардиологические проблемы– посылаем сначала к кардиологу, чтобы он дал свое заключение о готовности пациента к операции.
Конечно, хорошо, если человек не ждет острой стадии заболевания и решает проблему со здоровьем сразу, как только о ней узнает. Но бывают разные ситуации. Например, с желчным пузырем как к нам попадают: у человека случается приступ, его везут в одну из больниц, где ему снимают приступ и через какое-то время выписывают домой. Дальше пациент начинает искать, где он может сделать операцию в плановом порядке. И так попадает к нам, где уже в спокойном состоянии его оперируют.
- А как вы отдыхаете в свободное время?
- Мне очень нравится путешествовать. С друзьями объездила много стран. В свободное время люблю работать в своем саду. Но выращиваю только цветы.
- Если бы у вас был бы шанс изменить судьбу, выбрать другую профессию…
- Знаете, мне очень нравится моя профессия. Благодаря коллективу, месту работы, пациентам, я с радостью прихожу сюда, в мою больницу. И я свою специализацию не изменила бы. Единственное, что хотелось бы, чтобы наши больницы, как во многих Европейских странах, были оснащены более современным оборудованием, врачи владели новыми технологиями, а пациентам не приходилось долго ждать консультацию врача и чтобы была возможность операции проводить своевременно, не доводя до острых ситуаций.
Запись проводится через телефон регистратуры Рижской 1-й больницы 67366323 или https://www.1slimnica.lv/ru/e-podpiska